最近、朝起きると手がこわばっています。
手の関節も痛いことがあるんですが、これってリウマチですか?



それは心配ですね。
リウマチかどうか、一度詳しく調べたほうが安心ですね。
関節リウマチとは、自分の免疫がまちがえて関節に炎症を起こす膠原病(こうげんびょう)の一つです。
放っておくと軟骨や骨がこわれて関節が変形してしまうため、早期診断・早期治療が大切です。
- リウマチは、自分の免疫がまちがえて関節に炎症を起こしてしまう、膠原病の一つです。
- リウマチでは手のこわばりや関節の痛み、腫れなどの症状を認め、進行すると関節が変形してしまいます。
- 診断は問診、診察、血液検査、画像検査を組み合わせて行います。
- 治療の目標は、関節の痛みや腫れがなく、安心して日常生活が送れることです。
- リウマチ薬の選び方は、リウマチの状態と患者さんの状態を総合的に判断して決めていきます。
1. リウマチとは
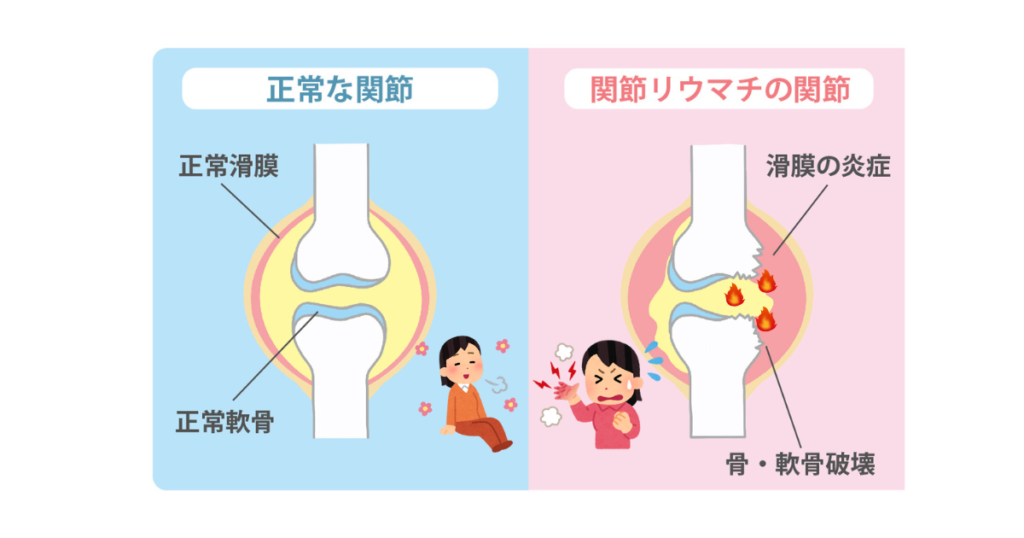

リウマチとは、自分の免疫がまちがえて関節に炎症を起こしてしまう、膠原病(こうげんびょう)の一つです。
放っておくと、軟骨や骨がこわれて関節が変形してしまうこわい病気です。
リウマチの語源は、ギリシャ語の「流れる」という意味のロイマ(rheuma)から来ています。
関節の痛みが水が流れるように移り変わるためと言われています。
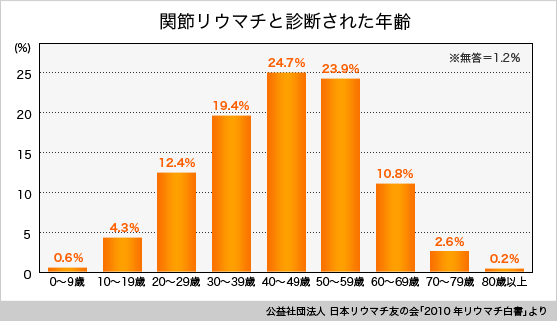
リウマチは30~50代の女性に多く発症する病気です。外で働いていたり、妊娠や出産、子育て、更年期などの時期の女性に多いのが特徴です。この時期の女性は仕事や家事、育児で忙しいため、病院への受診が先送りになってしまうケースが見受けられます。
また、更年期では女性ホルモンのバランスが大きく変わるので、リウマチでなくても関節痛を感じることがあります。
また、男性に比べて、女性が約4倍も多く発症しています。
ただし、60歳以降や男性でリウマチを発症する方も少なくありません。
日本では、約90万人の患者さん(約100人に1人)がいると推計されています。
2. リウマチの症状


リウマチは関節の症状がメインですが、全身の様々な臓器に症状を認めることがあります。大きくは①関節の症状と②関節外の症状に分けられます。
2-1. 関節の症状
① 発症の初期症状


リウマチの初期段階では、次のような症状を認めます。
- 朝に手がこわばる
- 関節が痛む
- 関節が腫れる
- 手がむくむ
- 体がだるい、微熱がある


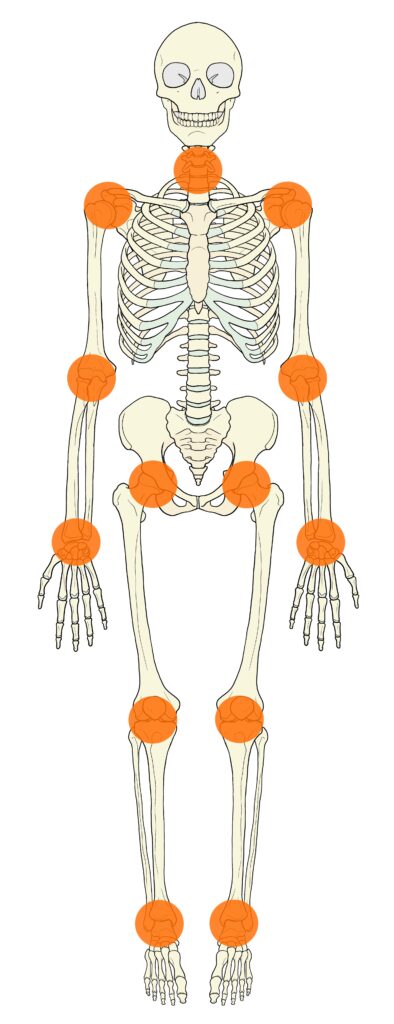
- リウマチで最初に痛くなる関節は、手の指や手首が多い。
- ただし、膝や足首、足の指、かかとなど足にリウマチの症状が出ることも珍しくありません。
- このようにリウマチは全身の関節に炎症を起こしますが、手の第一関節(DIP関節)、腰の仙腸関節、鎖骨付近の胸鎖関節などは炎症が起こりにくいと知られています。
なぜなら、これらの関節には炎症のターゲットとなる滑膜という組織が少ないからです。
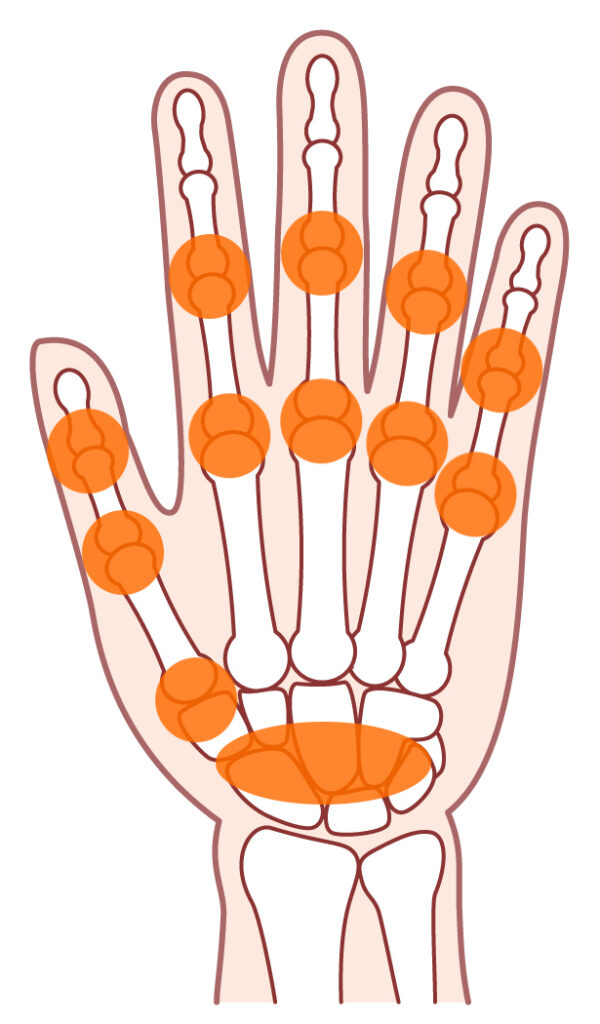


- 手や足の指の第一関節が痛むことはほとんどありません。
- 第一関節が痛む場合は、変形性関節症を考えます。
- リウマチの腫れた関節はブニブニしています。
- 骨がゴツゴツと出っ張っている場合は、変形性関節症を考えます。
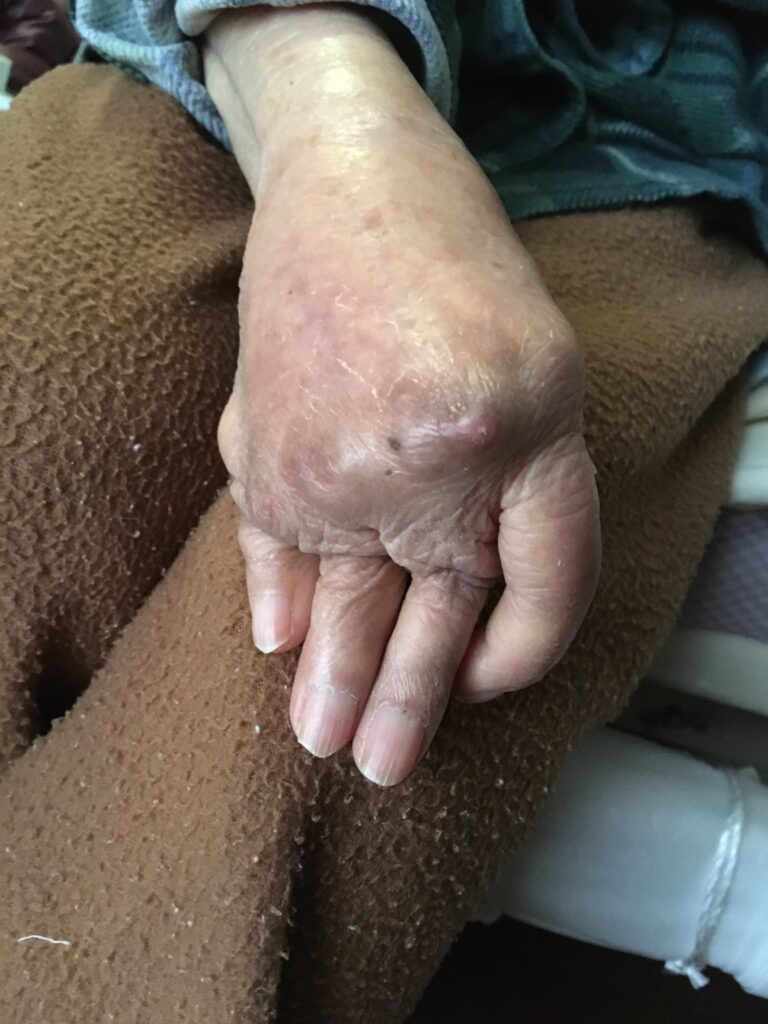
② 進行すると…
適切な治療をしないとリウマチが進行し、軟骨や骨が壊されて、関節が変形してしまいます。
一度変形してしまった関節は、手術以外では元に戻すことは出来ません。


2-2. 関節以外の症状(関節外症状)
リウマチでは、関節だけでなく全身(関節外)に炎症が起こることがあります。関節以外の症状で気になることがあれば、「リウマチと関係ないかな」と自分で判断せずに、医師に相談してみましょう。
関節外症状は、関節の炎症が強い人やリウマチ因子が高い人に出やすいといわれています。
- 目 … 目が赤い、痛い(上強膜炎、強膜炎、角結膜炎)


- 肺 … 咳、息切れ、熱(間質性肺炎、気管支拡張症、胸膜炎、リウマトイド結節)

- 心臓 … 息切れ、動悸、胸の痛み(心外膜炎、狭心症、心筋梗塞)

- 骨 … 骨が折れやすい(骨粗鬆症)

- 皮膚 … 肘や後頭部などのこすれる場所にデキモノ(リウマトイド結節)、潰瘍や紫斑(血管炎)


- 腎臓 … 足のむくみ、尿の泡立ち(尿蛋白)

- 血液 … 感染しやすい(白血球減少)、息切れ(貧血)


- 血管 … 潰瘍や紫斑、しびれなど(悪性関節リウマチ)


3. リウマチの原因

リウマチの原因として、遺伝的な素因と環境因子が絡んでいると言われています。
つまり、リウマチになりやすい遺伝子を持っているかどうか(遺伝的な素因)と喫煙や歯周病などの生活習慣(環境因子)が関わることで発症しやすくなると考えられています。
環境因子が揃っていれば、遺伝的な素因がなくてもリウマチを発症しますし、逆に遺伝的な素因があったとしても環境因子が問題なければ発症しません。
3-1. 喫煙


タバコは、ニコチンや一酸化炭素、タールなどの有害物質が含まれています。
肺がんや心筋梗塞、脳卒中だけでなく、リウマチの発症や悪化の原因となることが知られています。
1日20本以上を20年以上吸うと吸わない人と比べて、リウマチ発症は約2倍に、40年以上吸うと約14倍にもなると報告されています。
3-2. 歯周病

歯周病とは、細菌の感染によって引き起こされる炎症性疾患で、歯の周りの歯ぐき(歯肉)や、歯を支える骨などが溶けてしまう病気です。
「歯ぐきの腫れ」「歯磨きでの出血」「冷たい水がしみる」などが歯周病の症状です。
歯周病の原因菌の一種であるジンジバリスという細菌が、周りのタンパク質の形を変えます(シトルリン化)。
それにより、カラダで抗CCP抗体が産生され、リウマチを発症してしまう可能性が考えられています。
30歳以上の成人の約80%が歯周病にかかっていると言われており、予防がなにより大切です。
定期的な歯科受診を心がけましょう。
4. リウマチと遺伝


リウマチは遺伝性の病気ではないので、親がリウマチだから子供も必ずリウマチになるということはありません。
しかし、リウマチ患者さんの家族は、リウマチ患者さんのいない家族に比べて、リウマチを発症する確率は高い傾向にあります。つまり、リウマチになりやすい遺伝子を親から受け継いだ場合は、リウマチを発症する確率が上がるということです。
それでも、親がリウマチの場合に、子がリウマチを発症する確率は10%以下と報告されており、リウマチを発症しない人の方が圧倒的に多いので安心してください。
5. リウマチの予防
リウマチ発症の原因はいまだに解明されていないことが多く、完全に予防することはできません。
しかし、タバコや歯周病などの生活習慣がリウマチの発症と関連することが明らかになってきました。
リウマチ患者さんのご家族やリウマチが気になる方は生活習慣を見直して、リウマチになりにくい生活を送りましょう。
5-1. タバコをやめる


- タバコはリウマチ発症の原因になったり、リウマチを悪化させたり、治療薬の効果を下げてしまいます。
- 周りの方のタバコの煙(副流煙)もあまり良くないので、一緒に生活するご家族も禁煙をご検討ください。
5-2. 歯をキレイにする


- 歯周病の菌はリウマチ発症の原因になったり、リウマチを悪化させたり、治療薬の効果を下げてしまいます。
- 毎食後の歯磨きに加え、糸ようじやうがいで歯周病を予防しましょう。
- 定期的に歯科に通院し、歯周病チェックやクリニーニングも良いでしょう。
5-3. バランスの良い食事をとる


- 加工食品や食品添加物、お菓子などは、体の中で炎症を引き起こしリウマチを発症する原因になる可能性が言われています。
- カロリーの高い食物は、体重が増えてしまいリウマチの原因の可能性になるとも言われています。
- 野菜やフルーツ、魚介類や肉など、バランスの良い食生活を心がけましょう。
5-4. しっかり睡眠時間をとる


- 睡眠時間が少なくなると、免疫やホルモンのバランスが崩れ、リウマチを発症しやすくなったり、リウマチが悪くなったりします。
- あまり無理をせずに、十分な睡眠時間を確保しましょう。
6. リウマチの診断

引用元:https://www.ayumi-pharma.com/ja/healthcare/rheumatism/library/diagnosis/page3.html
近年、治療薬の開発によりリウマチの治療は劇的に進歩し、適切に治療を行えば進行を抑えることが可能となりました。
そのため、発症してなるべく早い時期に診断して、治療を始めることが重要です。
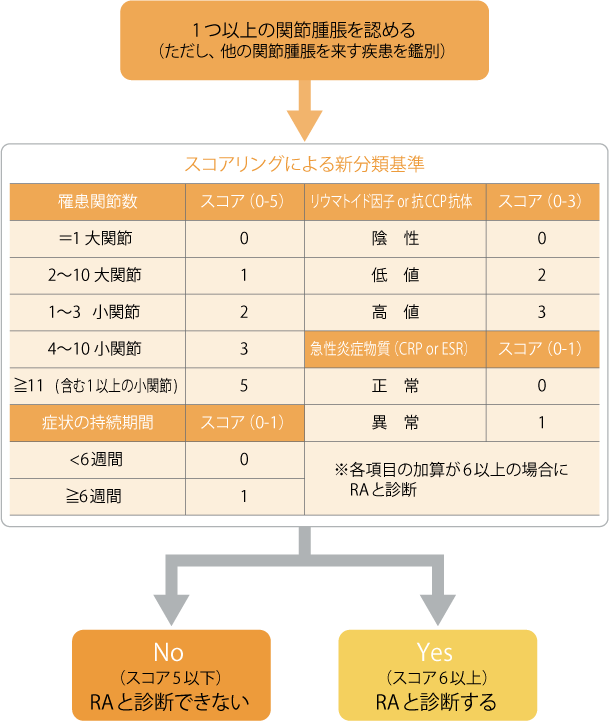
このような状況から、2010年に米国および欧州リウマチ学会が合同で新しい分類基準(上図)を発表しました。
この基準では、少なくとも1つ以上の関節が腫れていて、その原因としてリウマチ以外の病気が認められない場合に、以下のスコアリングを満たせばリウマチと診断し、治療を開始することになっています。
- 症状がある関節の数
- リウマトイド因子(RF)または抗CCP抗体
- CRPまたは赤沈値
- 症状が続いている期間
よって、リウマチを正確に診断するためには①診察 ②血液検査 ③画像検査を行う必要があります。
6-1. 診察

診察では関節の腫れや痛み、変形を確認します。目で見て、手で触れて、関節を押していきます。
診察のポイントは「どこの関節がどんなふうに腫れているか?」です。
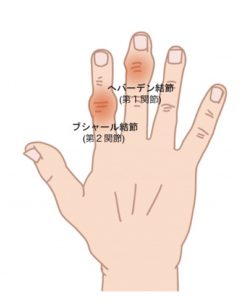
リウマチと間違いやすい変形性関節症とは?
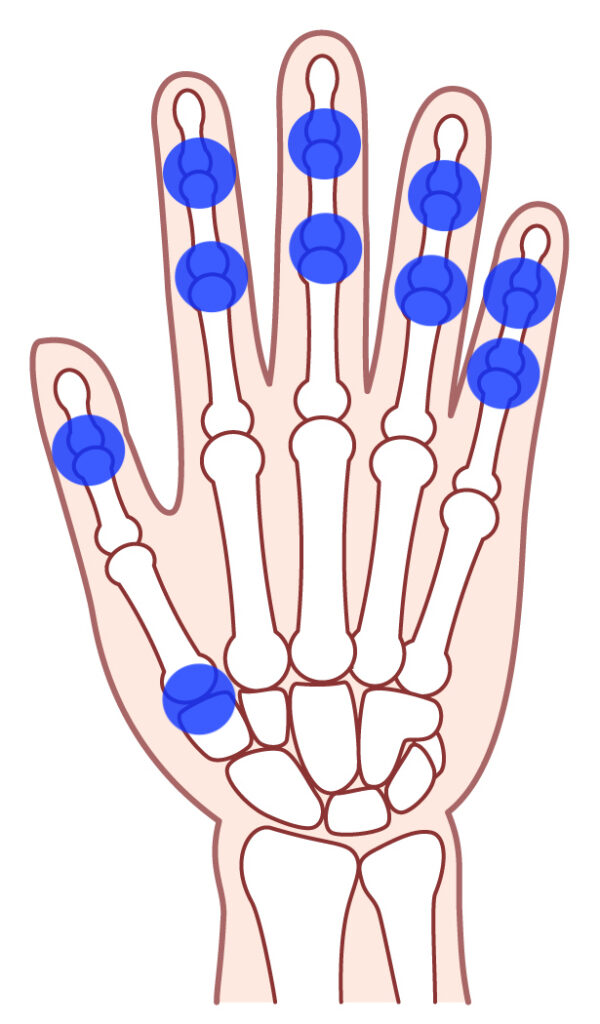


- 関節が腫れて痛む、変形性関節症という病気があります。
- 関節の軟骨が年齢とともにすり減って、骨が擦れたり炎症をおこし関節が痛みます。
- 手指の関節が腫れるへバーデン結節(第一関節)やブシャール結節(第二関節)は、変形性関節症に見られ、骨がゴツゴツと出っ張っているのが特徴です。

6-2. 血液検査


リウマチを診断するためには必ず血液検査が必要です。
血液検査では以下の項目を確認していきます。
① RF(リウマチ因子)


RF:Rhumatoid Factor(リウマチ因子)はリウマトイド因子とも呼ばれ、免疫グロブリンであるIgGに対する抗体です。
免疫グロブリンとは、異物が体内に入った時に排除するように働く「抗体」の機能を持つタンパク質のことです。血液や体液の中に存在し、病原体の働きを止める大きな役割を担っています。免疫グロブリンには、IgG、IgA、IgM、IgD、IgEの5つの種類があります。RFはIgGに対する抗体、つまり自分自身に対する抗体(自己抗体)です。
RFはリウマチを疑った時に、最も一般的に測定される血液検査項目です。健康診断や人間ドックの検査項目に含まれていることもあります。
- 健康な人の約10%がRF陽性
- リウマチ患者さんの約80%がRF陽性
- リウマチの発症初期では、約50%しかRF陽性にならない
- RF陽性はリウマチの予後不良因子
- リウマチ以外の病気でもRF陽性になる


② 抗CCP抗体


抗CCP抗体は、環状シトルリン化タンパク(CCP:cyclic citrullinated peptide)に対する抗体で、関節リウマチ発症に関わる免疫グロブリンです。
カラダの構成要素であるタンパク質は、20種類のアミノ酸が様々な配列によって作られています。このアミノ酸にはタンパク質やペプチドとして存在するもの以外に、単独で存在する遊離アミノ酸というものがあります。アルギニンと呼ばれるアミノ酸は、酵素などの影響でシトルリンというアミノ酸に変化することがあります。このシトルリンは遊離アミノ酸のひとつであり、本来はタンパク質中には存在せず、シトルリンを含んだタンパク質を特にシトルリン化蛋白と呼びます。
本来存在しないシトルリン化蛋白が体内に慢性的に生じた場合、一部の人では自己免疫反応が引き起こされてこのシトルリン化蛋白に対する抗体が作られる場合があります。抗CCP抗体は、このシトルリンというアミノ酸を含んだタンパク質に対する抗体(自己抗体)です。カラダで慢性的にシトルリン化蛋白が生じる原因には、代表的なものとして歯周病と喫煙があります。
抗CCP抗体は、リウマチを診断する上で重要な血液検査項目の一つです。
- リウマチの診断ではリウマチ因子(RF)より正確な検査
- リウマチ患者さんの約80%が抗CCP抗体陽性
- リウマチの発症初期では、約50%しか抗CCP抗体陽性にならない
- 抗CCP抗体陽性はリウマチの予後不良因子
- リウマチ以外の病気でも抗CCP抗体陽性になる


③ CRP


CRP(C reactive protein)はC反応性蛋白のことで、カラダで炎症が起こると血液中に増加するタンパク質のことです。
CRPは、リウマチの診断や治療の効果判定に役立ちます。
リウマチの診断においては、CRPが陽性の場合、関節の痛みが炎症から来るものと判断できるので、リウマチの可能性が高まります。また、CRPの値が高ければ炎症の程度が強いと予測され、今後の治療計画の参考になります。ただし、リウマチ患者さんでも約40%がCRP陰性なので、CRP陰性だからリウマチではないとは言い切れません。
また、リウマチ診断時にCRPが陽性の場合、治療の効果判定にも役立ちます。治療が順調に進めば、CRPは徐々に低下し陰性化します。ただし、CRPが陰性だからといってリウマチが落ち着いているとは言えません。あくまで参考所見となります。
- CRP陽性はカラダの炎症を反映する
- CRP高値は強い炎症を反映する
- リウマチ患者さんの約40%がCRP陰性
- リウマチ以外の病気でもCRP陽性になる
- CRP陰性でも関節の炎症が残っている事がある
④ MMP-3

MMP-3(マトリックスメタロプロテアーゼー3)とは、リウマチでによる滑膜の増殖に伴い、滑膜細胞で作られる酵素です。この酵素の働きによって、関節破壊が起きると考えられています。そのため、MMP-3値はリウマチにおける滑膜増殖の程度を反映するといわれています。
MMP-3はリウマチの診断の補助として使われ、治療の効果判定にも役立ちます。
⑤ 抗核抗体

抗核抗体(anti-nuclear antibody:ANA)とは、細胞の「核」の構成成分に対する自己抗体のことです。
抗核抗体は、膠原病を疑ったときにまず最初に行われる検査です。抗核抗体が陽性になりやすい膠原病は、混合性結合組織病、全身性エリテマトーデス、全身性強皮症、多発性筋炎/皮膚筋炎、シェーグレン症候群の5つがあります。リウマチでもときに陽性となりますが、シェーグレン症候群や全身性エリテマトーデスなどの合併を調べるきっかけとなります。
抗核抗体陽性の定義は40倍以上ですが、健康な人でも40倍以下が20~30%、80倍以下が10~12%、160倍以下が5%、320倍以下が3%いると報告されています。抗核抗体が陽性というだけでは膠原病や関節リウマチとは診断できません。
よって、抗核抗体はリウマチ以外の膠原病との区別や他の膠原病の合併の確認に役立ちます。
- 抗核抗体陽性は膠原病を疑う
- 抗核抗体は健常人の20~30%で陽性になる
- 特に、女性の陽性率は男性より2~3倍高い
- 40~80倍の陽性で症状がなければ、詳しく調べなくても良い
- 膠原病以外の病気でも抗核抗体陽性になる
- 甲状腺疾患、自己免疫性肝炎、原発性胆汁性肝硬変、C型慢性肝炎などの肝疾患、多発性硬化症など
- リウマチに合併しやすい病気
⑥ B型、C型肝炎


肝炎とは、肝臓の細胞に炎症が起こり、肝細胞が破壊されていく病気です。 その原因には、ウイルス、アルコール、自己免疫等がありますが、日本ではウイルスの感染によって肝臓が炎症を起こす『ウイルス性肝炎』が肝臓病全体の約80%を占めています。B型肝炎、C型肝炎などのウイルス感染症は、時に関節の炎症を起こすことがあります。
⑦ 甲状腺ホルモン


甲状腺ホルモンとはカラダの「新陳代謝」を調節しているホルモンです。 脈拍数や体温、自律神経の働きを調節し、エネルギーの消費を一定に保っています。甲状腺ホルモンには、サイロキシン(T4)とトリヨードサイロニン(T3)があります。甲状腺ホルモンが低下する甲状腺機能低下症では、時に関節の痛みを伴うことがあります。
6-3. 画像検査
画像検査では、リウマチによる関節の炎症や破壊を確認します。大きく分けると ①レントゲン ②超音波 ③MRIがあり、それぞれ長所と短所があります。これらの画像検査を組み合わせて、診断を正確なものにします。
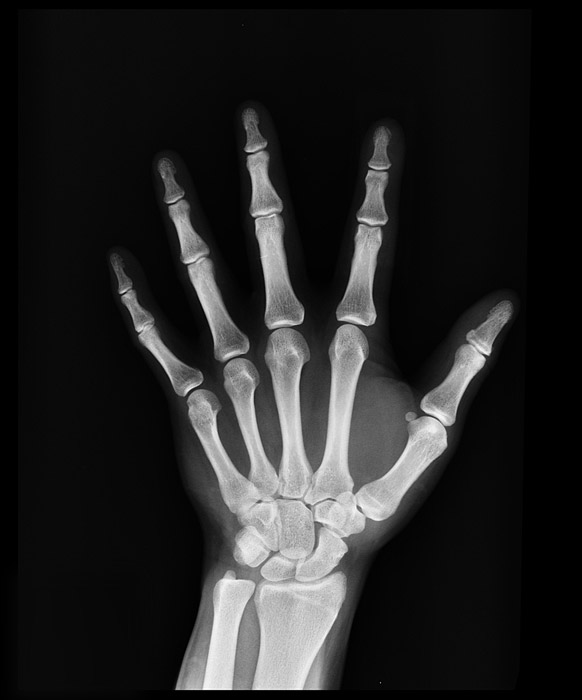
① レントゲン検査


レントゲン検査は、骨の状態を確認できる検査です。
リウマチで認められる骨破壊(骨びらん)や変形性関節症で認められる骨のトゲ(骨棘)のチェックに役立ちます。
しかし、リウマチで炎症が起こっている滑膜などの軟部組織の状態を確認することはできません。
よって、骨の破壊がまだ起きていない発症初期のリウマチを見逃してしまうことがあるので、リウマチの早期診断にはあまり向いていません。

② 超音波検査(エコー検査)

人の耳では聞こえないほどの高い周波数の音を超音波といいます。
この音の反射を利用し、体の中の状態を調べるのが超音波検査(エコー検査)です。
超音波検査は、レントゲン検査のように放射線の被曝がなく、診察室で気軽に行える検査です。
検査部位にゼリーをつけ、プローブをあてれば、関節の中の状況がリアルタイムに確認できます。
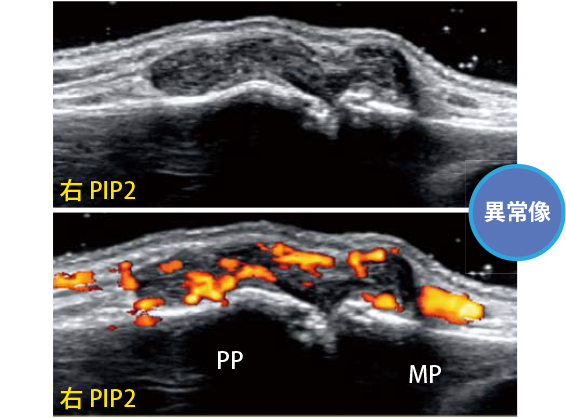
超音波検査では色々なことがわかります。
- 滑膜の肥厚や炎症
- レントゲン検査ではわからない、関節の中の炎症がわかる
- 骨破壊
- レントゲン検査では発見できない、より早期の骨破壊(骨びらん)がわかる
- 腱の炎症
- 腱鞘炎や腱周囲炎などがわかる
つまり、超音波検査は骨の破壊がまだ起きていない発症初期のリウマチの診断に向いています。
また、治療中に関節の痛みや腫れが残っている場合、超音波検査で関節に炎症があるかどうかを確認することで、治療強化の判断にも使えます。

③ MRI

MRIは、超音波と同様に、骨だけでなく関節の中の軟部組織の状態を確認できる検査です。血液検査やレントゲン、超音波検査ではリウマチの診断に迷う場合に行われます。
ただ、検査の費用が高く、また検査までに時間がかかるというデメリットがあります。
- リウマチと似ている病気
- 変形性関節症
- 乾癬性関節炎
- リウマチ性多発筋痛症
7. リウマチの治療
7-1. 治療しないとどうなるの?
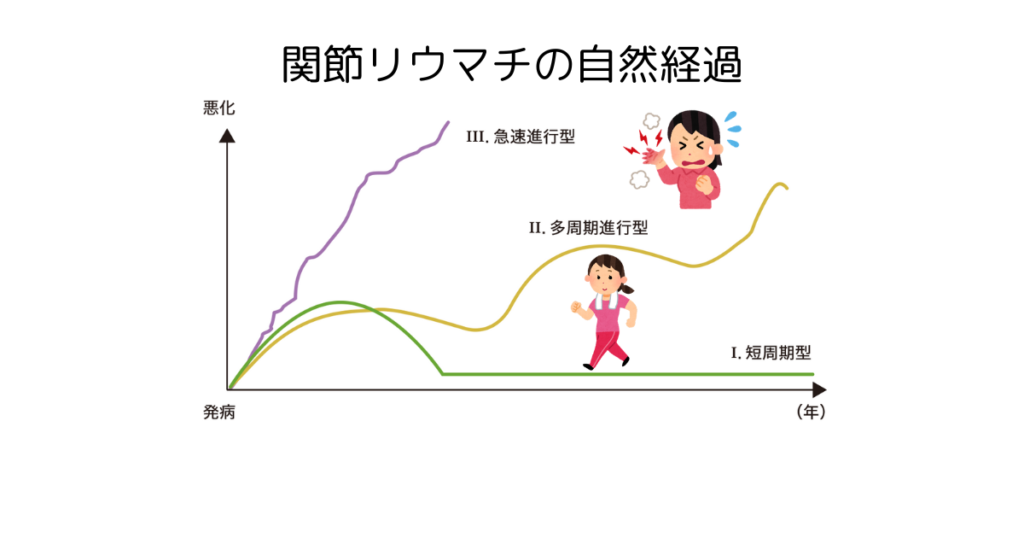

リウマチの自然経過は、①短周期型 ②多周期進行型 ③急速進行型の3つのタイプに分かれると考えられています。
しかし、リウマチと診断された時点ではどのタイプに当てはまるのかを予測することは困難です。
そのため、リウマチと診断されたら、関節破壊が進行する前に早期に治療を開始することが大切です。
① 短周期型
発病して1~2年で自然に軽快します。
リウマチの約10%を占めており、とても少ないと考えた方がよいでしょう。
② 多周期進行型
症状が良くなったり悪くなったりを繰り返しながら、徐々に全身に進行していきます。進行のスピードや障害される関節の拡がり方などは人によって異なります。
リウマチの約50~60%を占めており、最もよく見られるタイプです。
③ 急速進行形
病状が早い段階で悪化し、急速に関節破壊が進行します。
リウマチの約20~30%を占めており、発症早期から積極的な治療が必要になります。
7-2. リウマチ治療の目標
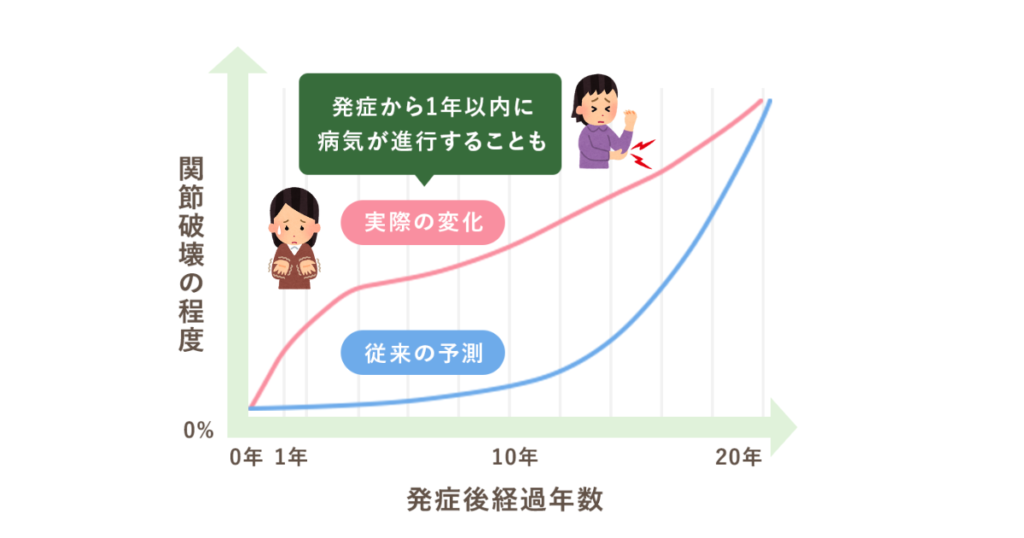

リウマチ治療の目標は、関節の痛みがなくリウマチが落ち着いている(寛解状態)を保つことです。
寛解状態を保つことで関節の変形を抑えることができます。
そのために大切なことは、「早期診断」「早期治療」「早期寛解」です。
つまり、「関節の症状を自覚してからなるべく早く診断をつけ、発症初期の早い段階でしっかりと治療を行い、寛解状態にする」ということです。
なぜなら、関節の破壊は発症から1年以内に急速に進行すると知られているからです。
7-3. リウマチの治療薬


リウマチの治療薬は大きく分けると、リウマチの進行を抑える薬(リウマチ薬)と炎症や痛みを抑える薬(補助薬)に分けられます。
リウマチ薬はリウマチの免疫異常を調節したり抑制することで関節の変形や破壊を止める、リウマチ治療の中心となる薬です。
一方で、NSAIDsは痛みを緩和してくれる薬ですが、関節の変形や破壊を止める効果はありません。
また、副腎皮質ステロイドは関節破壊を遅らせる効果がありますが、長期間使用すると副作用が問題となります。
リウマチ薬と補助薬をうまく組み合わせながら、治療を進めていきます。
- リウマチ治療(総論)
- リウマチの進行を抑える薬(リウマチ薬)
- 炎症や痛みを抑える薬(補助薬)
- ケース別のリウマチ治療
- メトトレキサートを使っても関節痛が続く場合
- 妊娠・出産を希望される場合
- 肺の病気を合併している場合
- 腎臓が悪い場合
- 肝臓が悪い場合
7-4. リウマチの治療計画
残念ながら、リウマチという病気を完治させる治療法は今のところありません。
しかし、発症早期に積極的に治療を行うことでリウマチ薬を減量できたり、投与間隔を延長できたりすることはあります。中には、治療を中止できるケース(ドラッグフリー)もあります。
リウマチ薬の副作用に注意しながら、寛解状態に近づけられるように長期的に治療を続けていきます。
主治医の先生と各薬剤のメリット、デメリットを考えながら、一緒に治療方針を立てましょう。
8. 日常生活で気をつける事


リウマチの治療は生涯にわたり続きます。リウマチとうまく付き合っていくためのポイントがいくつかあります。
以下のことに気をつけながら、日常生活を送ると良いでしょう。また、病状や治療内容で気になることがあれば、主治医の先生に遠慮なく相談してください。
① お薬を継続し、定期的に通院しましょう


関節の痛みが良くなると薬を自己中断してしまう方がいます。
リウマチは薬で抑えられているので、薬をやめると再発してしまいます。
また、リウマチの治療薬の中には血球や肝臓、腎臓に負担がかかる薬があります。定期的な血液検査で薬の副作用のチェックが必要です。
② 禁煙しましょう


喫煙はリウマチを悪化させたり、治療薬の効果を下げてしまいます。
また、肺や血管へ負担がかかり、肺気腫や脳梗塞や心筋梗塞のリスクが高まります。
さらにはさまざまながんの発症のリスクになることが分かっています。
リウマチ治療を機に、ぜひ禁煙にトライしましょう。
③ 歯磨きと定期的な歯科検診を受けましょう


歯周病はリウマチを悪化させたり、治療薬の効果を下げてしまいます。
歯周病の初期はほとんど自覚症状がないので、定期的に歯医者さんでチェックしてもらうと安心ですね。
④ 手洗い、うがい、マスク、ワクチン接種で感染を予防しましょう



リウマチの治療薬には、免疫を抑えることで感染症のリスクを上げる薬があります。
手洗い、うがい、マスクは誰でもすぐにできる感染予防策です。
また、リウマチ学会ではリウマチ治療中の方はインフルエンザ、肺炎球菌、コロナ、帯状疱疹のワクチンの接種が推奨されています。
⑤ 関節が痛むときは安静にしましょう


リウマチの症状は、気候やストレスなどによって波があります。 また、関節を使いすぎると翌日に関節が痛んだり腫れたりすることもあります。
症状が辛い時は無理をせず、上手にリウマチと付き合いながら生活しましょう。
⑥ 適度な運動を心がけましょう


治療で関節の症状が和らいだら、徐々に運動を始めましょう。
体を動かさないでいると、筋力が落ち、関節が固まり、骨がもろくなってしまいます。 体に負担のない範囲で継続できると良いですね。
⑦ バランスの良い食事をこころがけましょう


まずは前提として、体力を維持するために栄養バランスの良い食事をしっかりとりましょう。
関節に痛みがあるリウマチの方は運動不足により筋力が低下しがちです。
筋肉の材料であるたんぱく質を意識して摂りましょう。たんぱく質は肉や魚、卵、乳製品、大豆製品などに多く含まれています。中でもイワシ、さんま、サバなどの青魚には関節の炎症を抑える働きがあるといわれるEPA ( エイコサペンタエン酸 ) が含まれていますので、積極的に摂るとよいでしょう。
また、リウマチで関節がもろくなり、運動不足やステロイドなどを長期間使用していると骨粗鬆症になりやすくなります。
骨粗しょう症や骨折を防ぐためにもカルシウムやビタミンDを積極的に摂るようにしましょう。
カルシウムは牛乳やチーズなどの乳製品、小魚、ほうれん草などの緑黄色野菜、ひじきなどの海藻類に、ビタミンDは魚、きのこ類などに多く含まれています。
肥満は膝や足首などの関節に負担がかかるので、食べ過ぎには注意しましょう。
- リウマチ治療中の疑問
- 治療中の体調不良について
- 治療中のワクチン接種について
- 治療中の手術について
- 天気との関係について
- 食事について
- 治療中にやってはいけないこと
参考文献
最後まで読んでいただきありがとうございました。リウマチや血液の病気などの別の記事も参考にしていただけると幸いです。お疲れ様でした。