血小板が少なくて、くわしく調べてもらったら、特発性血小板減少性紫斑病と診断されました。



それは不安ですよね。
病気との上手な付き合い方を理解すれば、不安は和らぎますよ。
- 特発性血小板減少性紫斑病(ITP)は、血小板に対する自己抗体ができることにより、血小板が10万/μL以下に減少し出血しやすくなる病気です。
- ITPの診断は、血小板減少をおこす他の病気がないことを確認する必要があります。
- ITPの治療の目標は、血小板を正常にすることではなく、止血に必要な血小板数(>2万/μL)を維持することです。
- ITPの治療にはピロリ菌の除菌、免疫抑制療法、TPO受容体作動薬、脾摘などがあり、患者さんそれぞれの状況に応じて選択します。
1. 特発性血小板減少性紫斑病(ITP)ってどんな病気?

特発性血小板減少性紫斑病(Idiopathic Thrombocytopenic Purpura:ITP)とは、はっきりとした原因がわからずに、血小板が10万/μL以下に減少し、紫斑などの出血をおこす病気です。
現在は、病気の原因が免疫異常によることが明らかとなり、紫斑を認めない症例も多く存在することから、国際的には免疫性血小板減少症(Immune Thrombocytopenia:ITP)と呼ばれています。
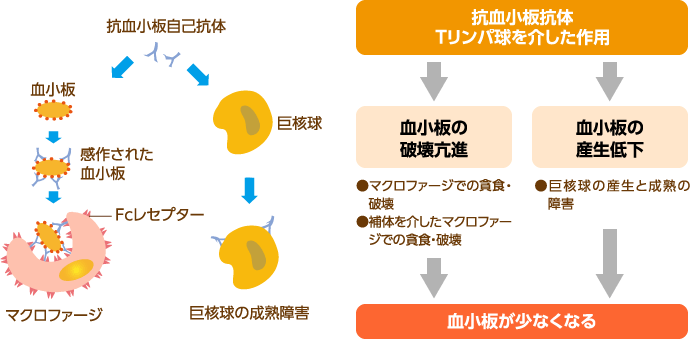
ITPは、下記の2つの理由で血小板が減少します。
- 血小板に対する抗体(抗血小板抗体)が作られ、血小板が壊される
- 血小板を作る巨核球の働きが抑えられ、血小板をうまく作れない
ITPは、6ヶ月以内に治癒する「急性型」と、6ヶ月以上続く「慢性型」に分類されます。
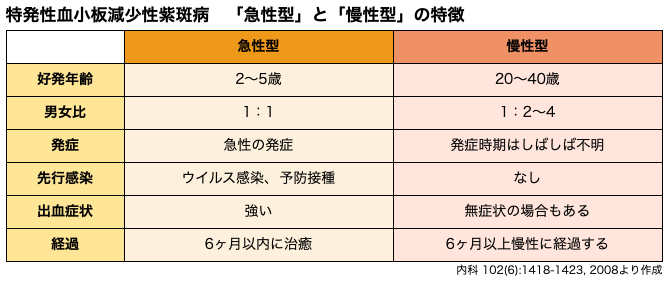

急性型は小児に多く、発症6ヵ月以内に血小板数が回復するタイプで、ウイルス感染などの後に突然発症することがあります。
一方、成人に発症するITPの9割は6ヶ月以上の経過をとる慢性型なので、長期間病気と付き合う必要があります。
また、日本のITPの患者さんは約25000人と報告されており、厚生労働省の指定難病となっています。
2. ITPの症状
血小板は、血を固める絆創膏の役割のある細胞です。ITPによって血小板が少なくなると出血しやすくなったり、血が止まりにくくなります。皮膚に青あざができやすくなるというのがよく見られる出血症状です。女性では、月経の量が多くなる(月経過多)という症状も見られます。
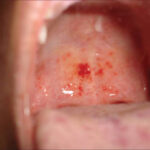
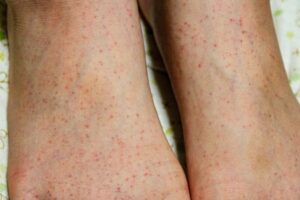
2.0 万/μL以下の高度な血小板減少では、歯肉や鼻などの粘膜出血や足のすねに点状の紫斑を認めます。ときに、下血や吐血などの消化管出血や脳出血などを起こすこともあります。ただ、脳出血を起こす患者さんは1%以下とまれです。
このように、ITPでは血小板減少の程度によって出血症状が変わります。
- 血小板数 < 10万/μL … 軽い打撲で紫斑

- 血小板数 < 5.0万/μL … 身に覚えのない紫斑
- 血小板数 < 2.0万/μL … 口や鼻、消化管、頭蓋内などの粘膜出血

- 血小板数 < 1.0万/μL … 皮膚(特に足のすね)に点状紫斑が現れる

3. ITPの原因
ITPの原因はいまだに完全には解明されていません。小児ではウイルス感染、成人ではピロリ感染の関与が指摘されています。
特発性血小板減少性紫斑病は遺伝するの?


特発性血小板減少性紫斑病は、遺伝性の病気ではないので子供には遺伝しません。しかし、ITPの妊婦さんでは、抗血小板抗体が母体から赤ちゃんに移行し、赤ちゃんの血小板が減少することで出血症状を起こすことがあります。


4. ITPの診断
- 以下のすべての項目を満たす
- 血小板減少(10万/μL未満)
- 貧血がない
- 出血性貧血や鉄欠乏性貧血は可
- 白血球数は正常
- 血球に明らかな形態異常がない
- 血漿TPO濃度が正常~軽度上昇にとどまる
- 幼若血小板比率(RP%またはIPF%)が増加する
- 血小板減少の原因となる他の病気がない
- 1~4をすべて満たす場合はITPと診断
- 2または3のいずれかの要件のみを満たす、あるいは検査不可能な場合は臨床経過からITPと診断
ITPは、血液検査で血小板が10万/μL未満に低下し、白血球や赤血球に大きな異常がなく、血小板減少の原因となる他の病気がなければ診断できます。
4-1. 血小板減少(10万/μL未満)
まずは、血小板が10万/μL未満に減少していることが前提となります。
そして、基本的には血小板以外の血球(白血球、赤血球)には異常は認められません。
また、血小板減少が原因で出血することで出血性の貧血や鉄欠乏性貧血となることがしばしばあります。
しかし、MCV≧110の大球性貧血は骨髄異形成症候群などの他の血液の病気の可能性があるため、骨髄検査で確認する必要があります。
また、軽度の白血球減少や白血球増多を認めることもあります。
しかし、白血球数<3000/μL、>10000/μLの場合などの場合も、骨髄検査で確認する必要があります。
- 赤血球の異常
- 大球性貧血(MCV≧110)
- 白血球の異常
- 白血球数<3000/μL、>10000/μL
- 幼若白血球の出現
- 好中球<30%、リンパ球≧50%
4-2. 血漿TPO濃度が正常~軽度上昇にとどまる
TPO(トロンボポエチン)は、骨髄における巨核球の増加・成熟を促進し、血小板数を増加させる造血因子です。
主に肝臓から常に作られていて、血中TPO濃度は血小板および巨核球に発現するTPO受容体(c-MPL)による結合・分解により制御されています。
つまり、血小板・巨核球が減少すればTPO受容体に結合し消費されるTPOが減少しTPO濃度が上昇し、血小板・巨核球が増加すればTPO濃度は低下します。
ITPでは、巨核球数が比較的保たれていることや、血小板破壊亢進に伴い血小板に結合するTPOが血中から消失していることにより、血中TPO濃度が正常~軽度上昇にとどまります。
一方、再生不良性貧血による血小板減少では、著明なTPO濃度の上昇が認められます。
*カットオフ値 R&Dシステムズ社キット 300pg/ml、TPO-CLEIA 70pg/ml
4-3. 幼若血小板比率の増加
幼若血小板とは、骨髄から作られたばかりの新しい血小板(網状血小板:reticlular platelet, RP)のことで、骨髄での血小板産生能を反映します。
ITPでは、免疫異常によって血小板破壊が亢進し、血小板の寿命が短くなるため、幼若血小板の比率が増加します。
RP%やIPF%(immature platelet fraction)が正常値を超える場合、増加と判断します。
4-4. 血小板減少の原因となる他の病気がない
血小板が減少する病気には様々なものがあります。
特に、白血球や赤血球などの他の血液細胞にも異常がある場合は、他の血液疾患が考えられるため骨髄検査で確認する必要があります。
- 産生低下
- 血液疾患
- 先天性(遺伝性)血小板減少症
- MYH9異常症
- Bernard-Soulier症候群 など
- 骨髄異形成症候群
- 再生不良性貧血
- 先天性(遺伝性)血小板減少症
- 薬剤(抗がん剤など)
- 肝硬変
- ウイルス感染症
- アルコール依存症
- 放射線治療
- 血液疾患
- 消費/破壊の亢進
- 血液疾患
- 特発性血小板減少性紫斑病(ITP)
- 血栓性血小板減少性紫斑病(TTP)
- 溶血性尿毒症症候群(HUS)
- 薬剤(抗生剤、ヘパリンなど)
- 膠原病
- 全身性エリテマトーデス(SLE)
- 抗リン脂質抗体症候群(APS)
- 播種性血管内凝固症(DIC)
- 敗血症
- 血液疾患
- 分布異常
- 肝硬変
- その他
- 偽性血小板減少症
- 妊娠
骨髄検査とは?

- 骨髄検査とは、腰の骨に針を刺し、骨の中にある骨髄をとる検査です。
- 骨髄検査には、骨髄穿刺(せんし)と骨髄生検(せいけん)の2種類があります。
- 骨髄穿刺 … 骨髄の中の液体(骨髄液)をとる検査です。細胞の数や形、遺伝子検査や染色体検査などを行います。
- 骨髄生検 … 骨髄そのもの(骨髄組織)をとる検査です。骨髄をそのままの状態で観察できるので、細胞の密度や線維化などがわかります。
- 検査の際は局所麻酔で痛みを和らげますが、骨髄液を抜き取るときに特有の痛みがあります。
- 検査時間は10~20分程で終わり、検査後に30分間仰向けで安静にします。穿刺部位の血が止まったのを確認できれば、帰宅できます。
- 検査後は出血しやすいので、運動や入浴、アルコール摂取は控えましょう。


5. ITPの重症度
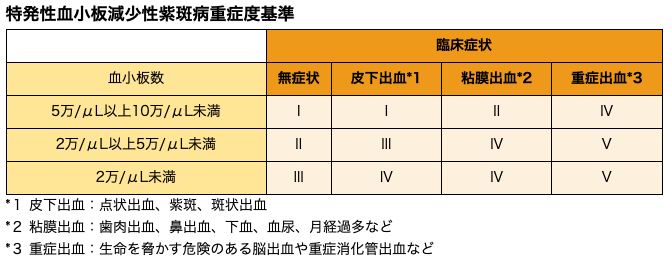

ITPは国の指定難病です。医療費助成の申請をして、一定の要件を満たすことにより、医療費の自己負担が軽減されます。ITPの重症度基準で、ステージⅡ以上が医療費助成の対象とされています。
指定難病の医療費助成を受けるためには、「医療受給者証」が必要です。 診断書と必要書類を合わせて、都道府県・指定都市の窓口(最寄りの保健所など)に医療費助成の申請をしましょう。
6. ITPの治療
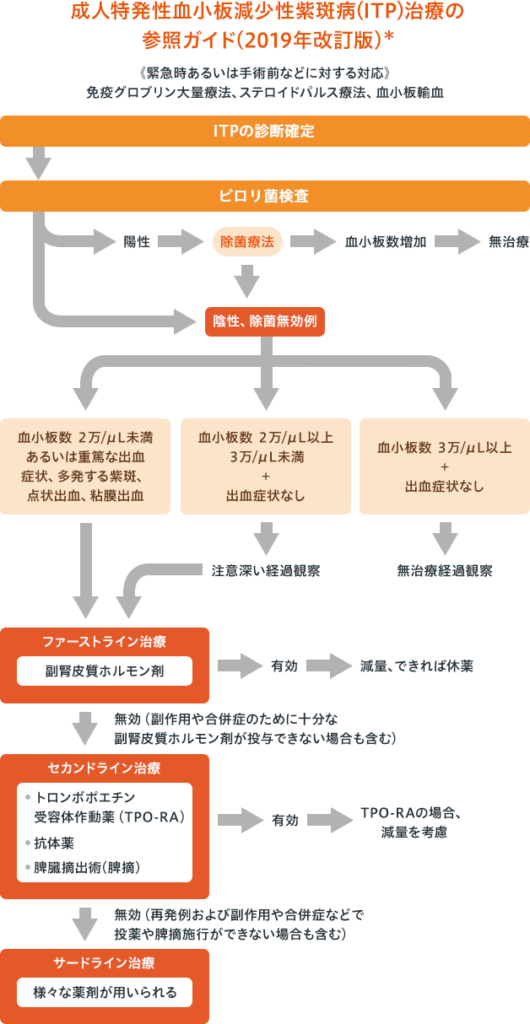

ITPの治療の目標は、「重篤な出血を予防するために必要な血小板を維持する」ことです。血小板数を正常化する必要はありません。
患者さんのライフスタイルによっても異なりますが、血小板>2~3万/μLを目標に治療を検討します。
目標の血小板数を維持するために、主に下記の治療を行います。
- ピロリ菌の除菌
- 薬物療法
- 副腎皮質ステロイド
- トロンボポエチン受容体作動薬
- 抗CD20モノクローナル抗体
- 免疫グロブリン大量療法
- 手術
- 脾臓摘出
6-1. ピロリ菌の除菌

ITPと診断された場合、まずはヘリコバクター・ピロリ菌の感染を調べます。
ピロリ菌は胃粘膜中に生息し、胃炎や胃・十二指腸潰瘍に深くかかわっている細菌です。成人のITP患者さんでは約70%がピロリ菌に感染しており、その約60%でピロリ菌の除菌により血小板数が増加することが明らかとなっています。ピロリ菌陽性のITP患者さんには、まず除菌を行うことが勧められています。
ピロリ菌感染の診断は、下記の検査を組み合わせて行います。
① 尿素呼気試験


② 便中ピロリ抗原


③ 血清ピロリ菌抗体

ピロリ菌の除菌は、胃酸を抑える薬(プロトンポンプ阻害剤)と2種類の抗菌薬を7日間服薬する方法で行います。
- ボノサップ®︎(一次除菌)、ボノピオン®︎(二次除菌)




- 使い方 … 1日2回、7日間内服
- 除菌の効果 … 約90%(4〜8週間後に尿素呼気試験もしくは便中ピロリ抗原を再検で確認)
- 血小板数への効果 … 約50~70%
- 副作用 … (10%以上)軟便、下痢、腹部膨満感などの消化器症状、味覚障害 (5%以上)皮疹
血小板数<1.0 万/μLの時はピロリ菌の除菌はだめ!


血小板数<1.0万 /μLの患者さんに除菌療法を行い、出血が悪化した症例が報告されています。
副腎皮質ステロイドなどで血小板数>1.0万 /μLに増やしてから除菌することが推奨されています。
6-2. 薬物療法


ピロリ菌陰性、またはピロリ菌の除菌が無効で、以下の場合は治療を開始します。
- 血小板 < 2.0 万 /μL
- 重篤な出血症状 … 脳内出血、下血、吐血、血尿、多量の性器出血、止血困難な鼻出血、口腔内出血、外傷部位の止血困難など
- 点状出血
薬物療法は、まず副腎皮質ステロイドから始めます。ステロイドの効果がない、もしくはステロイド減量に伴い血小板が下がってしまう場合はトロンボポエチン受容体作動薬、リツキシマブ、脾臓摘出が行われます。
| 投与経路 | 効果 | 即効性 | 長期での効果 | |
|---|---|---|---|---|
| 副腎皮質ステロイド | 内服、点滴 | 80% | 数日〜2、3週 | 10~20% |
| トロンボポエチン受容体作動薬 | 内服、皮下注射 | 80% | 1〜2週 | 一部で長期的寛解 |
| リツキシマブ | 点滴 | 50% | 1~ 3ヶ月 | 20~30% |
| 脾摘 | ー | 80% | 1~24日 | 60%で治癒 |
① 副腎皮質ステロイド
副腎皮質ステロイドは、抗血小板抗体の産生を抑えることで血小板を増やす薬です。
有効率は80%と高く効果も早いため、ITP治療のファーストライン治療とされています。しかし、ステロイド減量に伴い血小板が減ってしまうことが多く、ステロイドを中止できる症例は約10~20%程度です。
また、ステロイドを長期に内服することで糖尿病や感染症、骨粗鬆症などの副作用が問題となることがあります。なるべく少量になるように減量していきます。
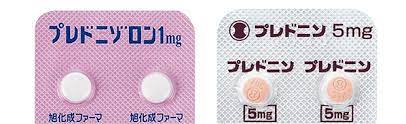

- 使い方
- プレドニゾロン 1 mg/kg(糖尿病や60 歳以上の高齢者は0.5mg/kg)を 2~4週間内服後、効果に関わらず徐々に減量
- 止血が得られる最小用量に薬剤を調整もしくは中止
- 効果 … 約80%
- 即効性 … 数日〜2、3週間で血小板の増加
- 副作用 … 高血圧、糖尿病、感染症、骨粗鬆症、脂質異常症、消化性潰瘍など
② トロンボポエチン受容体作動薬
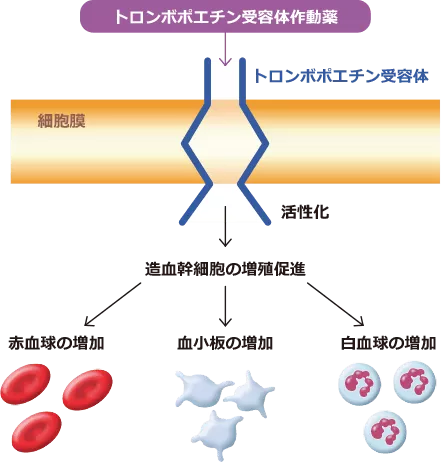

トロンボポエチン受容体作動薬(Thrombopoietin Receptor Agonist:TPO-RA)は、血小板のもととなる巨核球および造血幹細胞に作用することで血小板を増やす薬です。
有効率は80%と高いですが、継続した治療が必要です。
トロンボポエチン受容体作動薬はステロイドがなかなか減らせない方に良い適応ですが、副作用である骨髄の線維化には注意が必要です。場合によっては骨髄検査が必要となることがあります。
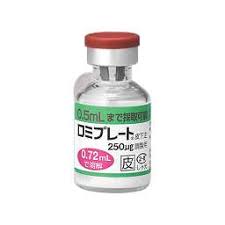
トロンボポエチン受容体作動薬には、内服薬のレボレード®︎と皮下注射薬のロミプレート®︎の2種類があります。


- 使い方
- 1日1回の内服薬
- 初回 25mgから開始、血小板数を見ながら調整(MAX 50mg)
- 食事の前後2時間を避けて内服
- 制酸剤、乳製品、ミネラルを含むサプリメントと一緒に内服すると効果が弱まるため、服用前4時間及び服用後2時間後は避ける
- 効果 … 約80%
- 即効性 … 1〜2週間で血小板の増加
- 副作用 … 頭痛、肝障害(3~25%)、血栓症(頻度不明)、骨髄の線維化(6.6%)など
- 薬価 … 12.5mg錠 2211円/錠、25mg錠 4356円/錠
③ リツキシマブ


リツキシマブ®︎(Rituximab:RTX)は、B細胞の表面にあるCD20抗原にくっつき、B細胞を減少させ、抗血小板抗体の産生を低下させる薬です。
有効率は約50%と脾摘、TPO-RAに比べてやや劣ります。また、長期での奏効率は20~30%と高くありません。


- 使い方
- 375mg/m2を週1回、4週間点滴
- アレルギー反応を確認するため、初回は入院で投与
- 効果 … 約50%
- 即効性 … 1〜3ヶ月で血小板の増加
- 副作用 … 急性輸注反応(infusion reaction)、B 型肝炎ウイルス(HBV)再活性化、感染症など
6-3. 手術
脾摘

- 脾臓は抗血小板抗体がくっついた血小板が壊される場所のため、脾臓を手術で取りのぞく(脾摘)と血小板の回復がみられます。
- 効果 … 約80%と高く、約60%で治癒が期待できます。
- 即効性 … 術後1~24日で血小板の増加
- 副作用 … 手術の合併症、血栓症、生涯にわたる肺炎球菌、髄膜炎菌、インフルエンザ菌などの感染症のリスクなど

脾臓には、莢膜をもつ細菌(肺炎球菌、インフルエンザ菌、髄膜炎菌など)の排除に必要なB細胞が存在します。したがって、脾摘後はこれらの細菌に対しての免疫が低下するため、感染症にかかりやすくなります。
日本では、脾摘の4週間前までに肺炎球菌ワクチン(23価)の接種を行うことが推奨されています。
6-4. 緊急時の治療
ITPでは、以下の場合に一時的に血小板を増やす必要があります。その場合は、免疫グロブリン大量療法やステロイドパルス療法、血小板輸血を行います。
- 脳出血や消化管出血などの重篤な出血が起こった場合
- 血小板数<1.0 万/μL
- 手術が必要な場合
- 出産の場合
① 免疫グロブリン大量療法


- 免疫グロブリンとは、カラダの中にある抗体の主成分です。献血された血液などの免疫グロブリンから精製し、投与する治療法を免疫グロブリン大量療法といいます。
- 有効率 … 約60%で10万 /μL以上になり、約80%で5万 /μL以上に血小板が増加します。
- 効果 … 投与3日後から血小板がふえはじめ、7日後に最大になります。しかし、2〜3週間で血小板は元に戻ってします。
- 使い方 … 計画手術や分娩の場合は、出産予定日の1週間前から免疫グロブリン大量療法(5日間、点滴投与)を行います。
- 副作用 … 頭痛やアレルギー反応など
② ステロイドパルス療法

- 有効率 … 約80%で5万 /μL以上に血小板が増加します。
- 効果 … 投与3日後から血小板が増えはじめるが、効果は一時的です。
- 使い方 … 大量のステロイド(500〜1000mg)を3日間点滴します。
- 副作用 … 高血糖、不眠、骨粗鬆症、血栓症など
③ 血小板輸血

血小板輸血は、最も早く止血効果が得られる可能性があります。しかし、ITPの患者さんには抗血小板抗体が存在するので、輸注された血小板の寿命は短く、効果は一時的です。血小板が増えるまでのつなぎの治療として位置付けられています。
7. 日常生活で気をつけること
ITPの患者さんは長期にわたり、治療や経過観察が必要になります。以下の点に注意して、病気と上手に付き合っていきましょう。
- 定期的な通院で、血小板数をチェックしましょう。
- 血小板数は血液検査をしないとわからないので、症状がなくても確認が必要です。


- 血小板が少ないとき(<5.0 万/μL)は、重労働や頭を打撲するようなスポーツは避けましょう。


- 口や鼻の粘膜からの出血やスネの点状の紫斑が認められた際は、すぐに病院を受診しましょう。
- 上記の出血症状は、血小板数が低くなっている可能性があります。


- 風邪をひかないように、手洗い、うがい、マスクを心がけましょう。
- ウイルス感染症は急激な血小板減少をおこすことがあります。




- バランスの良い食事を心がけましょう
- 血小板を増やす食べ物はありませんが、偏食はカラダに良くありません。


- 抜歯や手術の際は、担当医にITPであることを伝えましょう。


- 新しい薬が処方されたときは、主治医に確認しましょう。
- 出血症状を増悪させる抗血小板薬や抗凝固薬、痛み止め(ロキソニン)に注意が必要です。


7-1. 出血したらどうするの?
出血してしまった場合は、肉体労働や運動などをさけて安静を保ちましょう。鼻血や歯肉出血などの応急処置は、ティッシュやガーゼで強く圧迫します。
点状の紫斑や粘膜出血がある場合は、血小板数がかなり下がっている可能性があるため、病院を受診しましょう。
7-2. 手術の時はどうすればいい?
手術の時は出血のリスクに応じて、血小板の目標値が決められています。主治医の先生と手術の先生とで相談しながら、計画的に治療を検討します。
| 処置 | 推奨の血小板数(/μL) |
| 歯科処置 | 2万 |
| 簡単な抜歯 | 3万 |
| 複雑な抜歯 | 5万 |
| 局所歯科麻酔 | 3万 |
| 中心静脈カテーテル | 2万 |
| 腰椎穿刺 | 5万 |
| 小手術 | 5万 |
| 大手術 | 8万 |
| 頭の手術 | 10万 |
| 脾摘 | 5万 |
| 分娩 | 5万 |
| 硬膜外麻酔 | 8万 |
7-3. 妊娠や出産はできる?
ITPは、20〜40歳代の女性に発症することが多い病気です。妊娠や出産が可能な年齢の女性に多いため、妊娠や出産を望まれる方もいらっしゃいます。ITPが落ち着いていれば妊娠や出産は十分可能ですが、妊娠や出産に伴う合併症のリスクは少なからず伴います。
妊娠を予定される方は事前に主治医に相談し、計画的な治療を考えましょう。


参照:成人特発性血小板減少性紫斑病治療の参照ガイド 2019 改訂版
最後まで読んでいただきありがとうございました!リウマチや血液の病気などの別の記事も参考にしていただけると幸いです。お疲れ様でした。