
リウマチと診断された時、腎機能が少し悪いですねと言われました。
治療に支障はありますか?



腎機能が悪いリウマチ患者さんは、薬を選ぶ上で注意が必要です。
また日常生活を送る上でも気をつけるポイントがあります。
今回は、リウマチ科医であるつかぽんが、腎機能が悪い場合のリウマチ治療について解説させて頂きます。
- 慢性腎臓病とは、腎臓の働きが健康な人の60%以下に低下、もしくはタンパク尿が出るなどの腎臓の異常が続く状態をいいます。
- 腎障害で注意が必要なリウマチ薬は、メトトレキサート、リマチル、オルミエント、NSAIDs(鎮痛薬)です。
- 比較的安全に使えるリウマチ薬は、アザルフィジン、プログラフ、ケアラム、生物学的製剤、オルミエント以外のJAK阻害剤、副腎皮質ステロイドです。
- 慢性腎臓病の進行を予防するために、生活習慣を見直してみましょう。
1. 慢性腎臓病(CKD)とは?
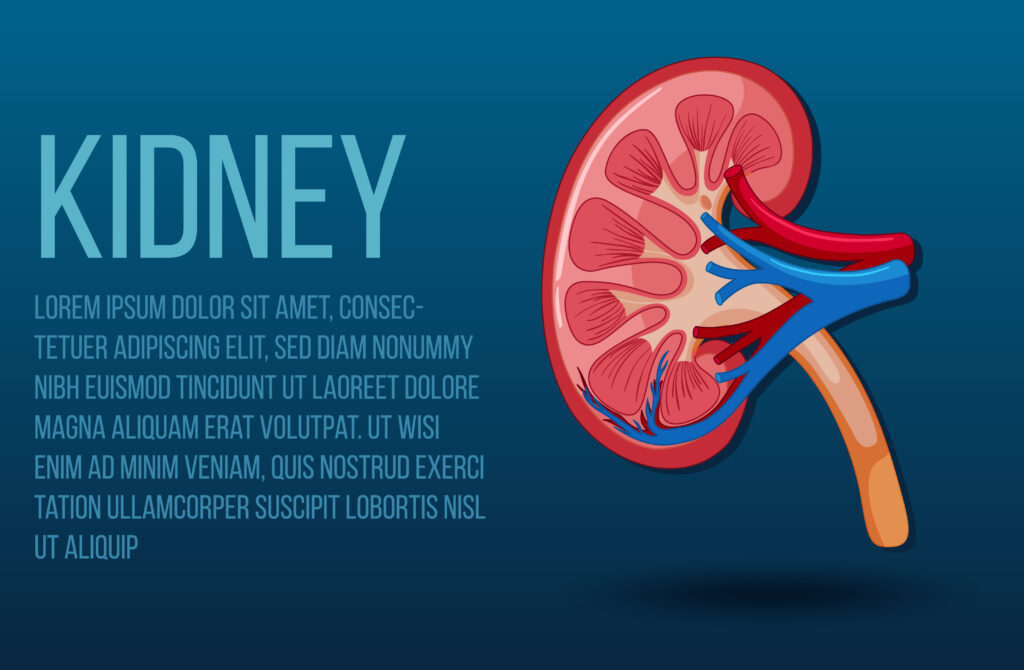

腎臓は腰の辺りに2個あり、そらまめのような形をした、握りこぶしくらいの大きさの臓器です。
腎臓は血液をろ過して、老廃物を尿として体の外に出すことで、体の中をきれいに保ちます。私たちの健康において、重要な役割を担っております。
腎臓の機能が慢性的に低下している状態を慢性腎臓病とよびます。
- 腎臓の働きが健康な人の60%以下に低下
- タンパク尿が出るなどの腎臓の異常が続く
現在、日本で慢性腎臓病の患者さんは成人の8人に1人いると報告されており、新たな「国民病」とも言われています。特に高齢者では慢性腎臓病の割合が多く、70歳以上では3人に1人と言われています。
慢性腎臓病は心筋梗塞や脳卒中などの心血管イベントと密接な関わりがあります。腎臓を守るということは、心臓や脳を保護することにつながります。
2. 慢性腎臓病の診断

腎機能の指標は推算糸球体濾過量(eGFR)です。この値が低いほど、腎臓の働きが悪いということになります。
eGFRは、血清クレアチニン値と年齢と性別から計算できます。
- eGFR < 60 ml/min/1.73㎡
- 目安:クレアチニン>1.0 mg/dl(男性)、>0.8 mg/dl(女性)
CKDは、重症度に応じて、ステージ1からステージ5の5段階に分けられています。
3. リウマチと腎障害

リウマチ患者さんの腎障害は、次の3つに分けられます。
原因によって治療は変わります。リウマチの状態、治療の経過、内服薬の種類、治療中の病気などから総合的に判断します。
- リウマチの慢性炎症による腎障害
- リウマチ薬などの薬による腎障害
- 生活習慣病や加齢に伴う腎障害
4. 腎機能が悪い患者さんのリウマチ治療


腎機能が悪いと、薬をうまく体の外に出すことができず、副作用が強く出てしまう場合があります。
また長年にわたってリウマチを治療していると、患者さんも高齢になっていきます。年齢とともに腎機能が低下していく場合もあり、定期的に血液検査で腎機能を確認する必要があります。
4-1. 注意が必要なリウマチ薬
下記の薬は腎機能が悪い場合は注意が必要です。
- メトトレキサート
- ブシラミン
- バリシチニブ
- NSAIDs(鎮痛剤)
① メトトレキサート


リウマトレックス®︎やメトレート®︎などのメトトレキサートは腎臓で排泄される薬剤です。
腎機能が悪いと、胃腸障害、肝障害、血球減少などの副作用が強く発現してしまう可能性があります。
中等度の腎障害(eGFR < 60 ml/min/1.73㎡)では葉酸を併用しながら少量(1〜2錠)から投与を開始します。血液検査で血球や肝機能を確認しながら、慎重に量を増やしていきます。
重度の腎障害(eGFR < 30 ml/min/1.73㎡)や人工透析をしている人には使えません。
② ブシラミン

リマチル®︎などのブシラミンはネフローゼ症候群などの重篤な腎障害を起こす可能性があるので、使うことはできません。
③ バリシチニブ


JAK阻害薬のオルミエント®︎(バリシチニブ)は腎臓から排泄されるため、重度の腎障害(eGFR < 30 ml/min/1.73㎡)の場合は使えません。
④ NSAIDs(鎮痛剤)

ロキソニン®︎やセレコックス®︎などのNSAIDs(鎮痛剤)は腎障害を起こしたり、腎機能を悪化させる可能性があります。
腎機能が悪い場合は、NSAIDsを通常量より少量で使うことが多いです。
重度の腎障害(eGFR < 30 ml/min/1.73㎡)の場合はNSAIDsは避けた方が良いので、腎臓に優しいカロナール®︎(アセトアミノフェン)を使います。
4-2. 比較的、安全に使えるリウマチ薬
以下の薬は腎障害があっても、比較的安全に使える薬です。ただし、副作用の発現に注意しながら、慎重に使います。
- サラゾスルファピリジン
- タクロリムス
- イグラチモド
- 生物学的製剤
- JAK阻害薬(オルミエント®︎以外)
- 副腎皮質ステロイド
① サラゾスルファピリジン

アザルフィジン®︎(サラゾスルファピリジン)は肝臓で代謝されるので、腎障害があっても比較的安全に使うことができます。
ただ、骨髄抑制などの副作用の発現が増加する可能性があるため、注意が必要です。また、稀に腎障害(1%)を起こすこともあるので定期的な血液検査で確認する必要があります。
② タクロリムス


プログラフ®︎(タクロリムス)は、腎障害があっても比較的安全に使用できる薬です。
ただ、副作用として腎臓の血管を収縮させ、腎機能が悪化する可能性があります。少量(1.5mg)から開始し、タクロリムスの血中濃度をモニタリングしながら、用量を調整します。
③ イグラチモド


ケアラム®︎(イグラチモド)は肝臓で代謝されるので、腎障害があっても比較的安全に使用できる薬です。
ただ、鎮痛剤と同じような作用で腎機能が悪化することがあります。また、肝障害や血球減少、消化性潰瘍、間質性肺炎などの副作用の発現が増加する可能性があるので注意が必要です。
④ 生物学的製剤


基本的にはどの生物学的製剤も使用することができます。
ただし、重度の腎機能障害の人は一般の人に比べて感染症のリスクは高く、免疫抑制薬である生物学的製剤を使用することで感染症のリスクが増加する可能性があります。
よって、感染症を発症してもカラダから速やかに排泄される(半減期の最も短い)エンブレル®︎を使うことが多いです。
また、重度の腎障害(eGFR < 30 ml/min/1.73㎡)の場合はMTXが使えないため、MTXを併用しなくても安定した効果が期待できるアクテムラ®︎やオレンシア®︎を選ぶことが多いです。
⑤ JAK阻害薬(オルミエント®︎以外)


オルミエント®︎以外のJAK阻害薬は、中等度~重度の腎障害の場合、慎重に投与することが可能です。
その際は、腎障害の程度にあわせて、減量が必要になります。
ただし、重度の腎障害の人は一般の人に比べて感染症のリスクは高く、免疫抑制薬であるJAK阻害薬を使用することで感染症のリスクが増加する可能性があります。
使用中は感染症の発症に気をつけならが、慎重に経過を見ていきます。
⑥ 副腎皮質ステロイド

副腎皮質ステロイドは、腎機能に影響はないため安全に使用できます。
ただし、長期間の使用では副作用が問題となるので、なるべく「短期間」「少量」が基本です。
5. 腎機能を悪化させないために出来ること


慢性腎臓病の治療の目標は、末期腎不全や透析への進行を遅らせることと、心血管イベントを予防することにあります。
慢性腎臓病は早期であれば治療で回復しますが、腎臓機能がある程度まで低下してしまうと、もとに戻すことは難しいとされています。このため、慢性腎臓病においては早期発見・早期治療が重要です。
以下のことに気をつけながら日常生活を送ると良いでしょう。
- 食事内容を見直しましょう
- 塩分を摂りすぎない(1日6g以下)
- タンパク質を摂りすぎない(1日1g/kg以下)


- 禁煙しましょう
- 喫煙は慢性腎臓病の発症/進行に関与します


- 適度に運動しましょう
- 糖尿病や高血圧症の発症を抑えます


- 生活習慣病を治療しましょう
- 高血圧、高脂血症、糖尿病を薬で管理します

最後まで読んでいただきありがとうございました!リウマチや血液の病気などの別の記事も参考にしていただけると幸いです。お疲れ様でした。












